ประเด็นสำคัญ
- โรคบาดทะยัก ทำให้เกิดอาการกล้ามเนื้อแข็งเกร็ง และกระตุก ที่เป็นอันตรายจากสารพิษของแบคทีเรีย
- การติดเชื้อ เริ่มต้นเมื่อสปอร์ของเชื้อ Clostridium tetani เข้าสู่บาดแผล
- การฉีดวัคซีน และการดูแลบาดแผลที่ถูกต้อง เป็นการป้องกันที่มีประสิทธิภาพ
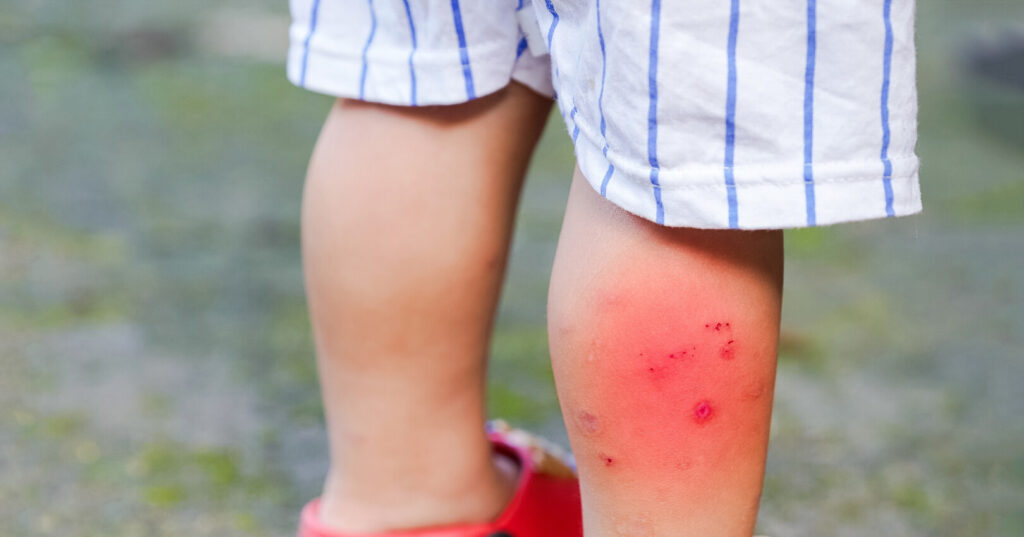
โรคบาดทะยัก สามารถจู่โจมได้ เมื่อแบคทีเรียจากดิน หรือฝุ่นละอองเข้าสู่บาดแผล แม้เพียงเล็กน้อย โดยจะปล่อยสารพิษที่เข้าโจมตีระบบประสาทของคุณ การติดเชื้อนี้ ส่งผลให้เกิดอาการกล้ามเนื้อแข็งเกร็ง และกระตุกอย่างเจ็บปวด ซึ่งอาจกลายเป็นอันตรายถึงชีวิตได้อย่างรวดเร็ว หากไม่ได้รับการรักษา คุณสามารถป้องกันโรคบาดทะยักได้อย่างสมบูรณ์ ผ่านการฉีดวัคซีน และการดูแลบาดแผลที่ถูกต้อง
คุณอาจคิดว่า รอยบาดเล็กน้อยนั้น ไม่มีพิษมีภัย แต่สปอร์ของเชื้อ Clostridium tetani สามารถมีชีวิตอยู่ในสิ่งแวดล้อมได้นานหลายปี และเข้าสู่ร่างกายผ่านรอยแตกเล็กๆ บนผิวหนัง เมื่อเข้าสู่ร่างกาย แบคทีเรียจะสร้างสารพิษที่รบกวนสัญญาณประสาท นำไปสู่อาการขากรรไกรแข็ง (jaw stiffness) กลืนลำบาก และการหดเกร็งของกล้ามเนื้ออย่างรุนแรง การตระหนักถึงสัญญาณเตือนตั้งแต่เนิ่นๆ และการเข้ารับการรักษาทันที สามารถช่วยชีวิตคุณได้
การฉีดวัคซีน ยังคงเป็นเกราะป้องกันที่แข็งแกร่งที่สุดของคุณ การฉีดวัคซีนป้องกันบาดทะยัก ให้เป็นปัจจุบันอยู่เสมอ จะช่วยปกป้องคุณจากโรคที่ป้องกันได้นี้ การดูแลบาดแผลให้สะอาด และการปฏิบัติทางการแพทย์ หรือการทำคลอดที่ปลอดภัย จะช่วยลดความเสี่ยงลงได้อีก โดยเฉพาะในพื้นที่ ที่การเข้าถึงบริการด้านสุขภาพมีจำกัด
สารบัญเนื้อหา
- สัญญาณเตือนระยะแรก
- การลุกลามของอาการกล้ามเนื้อเกร็งกระตุก และแข็งเกร็ง
- ภาวะแทรกซ้อน : อาการชัก และอาการขากรรไกรค้าง
- อาการในกลุ่มประชากรพิเศษ
2. ทำความเข้าใจสาเหตุของโรคบาดทะยัก
- เชื้อ Clostridium Tetani และแบคทีเรียก่อโรคบาดทะยัก
- สารพิษบาดทะยัก ส่งผลต่อร่างกายอย่างไร
- แหล่งที่มาในสิ่งแวดล้อม และการแพร่เชื้อ
- ปัจจัยเสี่ยงต่อการติดเชื้อ
3. วิธีที่โรคบาดทะยักแพร่กระจาย : บาดแผล และการบาดเจ็บที่มีความเสี่ยงสูง
4. กลยุทธ์การป้องกันโรคบาดทะยัก
- การฉีดวัคซีน และการสร้างภูมิคุ้มกันโรคบาดทะยัก
- วัคซีนเข็มกระตุ้น และภูมิคุ้มกันโรคบาดทะยัก
- แนวปฏิบัติในการดูแลบาดแผลที่เหมาะสม
5. การรักษา และการตอบสนองต่อภาวะฉุกเฉิน
6. ข้อควรพิจารณาพิเศษ และผลกระทบในระดับโลก
- โรคบาดทะยักในทารกแรกเกิด และการสร้างภูมิคุ้มกันในมารดา
- การติดเชื้อซ้ำ และการป้องกันตลอดชีวิต
- โรคบาดทะยักในพื้นที่ ที่มีทรัพยากรจำกัด

โปรแกรมวัคซีน
สำรวจโปรแกรมการฉีดวัคซีนของเรา ที่ออกแบบมา เพื่อความต้องการด้านสุขภาพโดยเฉพาะของคุณ
การสังเกตอาการโรคบาดทะยัก
คุณสามารถระบุโรคบาดทะยัก ได้จากรูปแบบที่ชัดเจนของอาการกล้ามเนื้อแข็งเกร็ง การเกร็งกระตุกที่เจ็บปวด และความเกี่ยวข้องของระบบประสาท ภาวะนี้ มักเริ่มต้นอย่างค่อยเป็นค่อยไป แต่สามารถลุกลามได้อย่างรวดเร็ว โดยส่งผลกระทบต่อการหายใจ การกลืน และการควบคุมกล้ามเนื้อ หากไม่ได้รับการรักษา การรับรู้สัญญาณเหล่านี้ ตั้งแต่เนิ่นๆ ช่วยให้มั่นใจว่า จะได้รับการดูแลทางการแพทย์อย่างทันท่วงที

สัญญาณเตือนระยะแรก
โรคบาดทะยัก มักเริ่มต้นด้วยอาการเพียงเล็กน้อยเฉพาะที่ ใกล้กับบริเวณที่ได้รับบาดเจ็บ คุณอาจรู้สึกว่า กล้ามเนื้อตึง กระตุก หรือแข็งเกร็ง ซึ่งจะค่อยๆ รุนแรงขึ้น ความรู้สึกเหล่านี้ สามารถปรากฏขึ้นได้ตั้งแต่ 3 ถึง 21 วันหลังจากการติดเชื้อ ขึ้นอยู่กับความรุนแรงของบาดแผล และปริมาณเชื้อแบคทีเรีย
สัญญาณระยะแรกมักประกอบด้วย
- อาการขากรรไกรแข็งเกร็ง หรือความยากลำบากในการอ้าปาก
- อาการปวดคอ หรือคอแข็งเกร็งเล็กน้อย
- อาการปวดศีรษะ หรือหงุดหงิด
- อาการกระสับกระส่าย หรือความไวต่อแสง และเสียงเพิ่มขึ้น
แม้ว่าบาดแผลจะดูเล็กน้อย แต่อาการเหล่านี้ อาจส่งสัญญาณถึงการทำงานของสารพิษจากเชื้อ Clostridium tetani หากคุณสังเกตเห็นอาการเหล่านี้ ให้รีบไปพบแพทย์ทันที เพื่อป้องกันการลุกลามของโรค
การลุกลามของอาการกล้ามเนื้อเกร็งกระตุก และแข็งเกร็ง
เมื่อสารพิษแพร่กระจาย อาการกล้ามเนื้อเกร็งกระตุก จะเกิดขึ้นบ่อย และเป็นทั่วร่างกาย คุณอาจสังเกตเห็นว่า กล้ามเนื้อหน้าท้องแข็งเกร็ง ซึ่งเป็นลักษณะเด่นของโรคบาดทะยักแบบทั่วร่างกาย การเคลื่อนไหว เสียง หรือการสัมผัส สามารถกระตุ้นให้เกิดการหดเกร็งตัวอย่างกะทันหัน และเจ็บปวด ซึ่งกินเวลาหลายวินาที
บริเวณที่มักได้รับผลกระทบ ได้แก่
| กลุ่มกล้ามเนื้อ : ขากรรไกร และลำคอ | |
|---|---|
| อาการทั่วไป | อาการขากรรไกรค้าง (Trismus หรือ Lockjaw) |
| กลุ่มกล้ามเนื้อ : หน้าท้อง | |
|---|---|
| อาการทั่วไป | กล้ามเนื้อแข็งเกร็งเหมือนกระดาน |
| กลุ่มกล้ามเนื้อ : หลัง | |
|---|---|
| อาการทั่วไป | อาการหลังแอ่นเกร็ง (Opisthotonos) |
| กลุ่มกล้ามเนื้อ : แขน และขา | |
|---|---|
| อาการทั่วไป | อาการแข็งเกร็ง และเคลื่อนไหวได้จำกัด |
อาการเกร็งกระตุกเหล่านี้ สามารถรบกวนการหายใจ และการกลืน หากไม่ได้รับการรักษาอย่างทันท่วงที อาจนำไปสู่ความอ่อนเพลียอย่างรุนแรง หรือภาวะหายใจลำบาก (Respiratory distress)
ภาวะแทรกซ้อน : อาการชัก และอาการขากรรไกรค้าง
โรคบาดทะยักรุนแรง สามารถทำให้เกิดอาการชัก (Seizures) ได้เนื่องจากการกระตุ้นเส้นประสาทอย่างต่อเนื่อง คุณอาจมีอาการกระตุก ที่ไม่สามารถควบคุมได้ หรือร่างกายแข็งเกร็งอย่างกะทันหัน อาการเหล่านี้ มักเกิดขึ้นร่วมกับอาการขากรรไกรค้าง (Lockjaw) ซึ่งกล้ามเนื้อขากรรไกร จะหดเกร็งแน่นจนการพูด หรือการรับประทานอาหาร แทบจะเป็นไปไม่ได้
ภาวะแทรกซ้อนอื่นๆ ที่เป็นไปได้ ได้แก่
- การเกร็งของกล่องเสียง (Laryngospasm) ซึ่งทำให้ทางเดินหายใจอุดกั้น
- กระดูกหักจากการเกร็งกระตุกอย่างรุนแรง
- ความดันโลหิตสูง หรือจังหวะการเต้นของหัวใจผิดปกติ
อาการเหล่านี้ ถือเป็นภาวะฉุกเฉินทางการแพทย์ การดูแลในโรงพยาบาล เป็นสิ่งจำเป็น เพื่อควบคุมอาการเกร็งกระตุก รักษาการหายใจ และป้องกันภาวะแทรกซ้อนเพิ่มเติม
อาการในกลุ่มประชากรพิเศษ
บางกลุ่มแสดงรูปแบบอาการที่แตกต่างกัน ตัวอย่างเช่น โรคบาดทะยักในทารกแรกเกิด (Neonatal tetanus) เกิดขึ้นในทารกแรกเกิด ที่ขาดภูมิคุ้มกันจากมารดา ทารกที่ได้รับผลกระทบ อาจมีความยากลำบากในการดูดนม หรือการกินอาหาร เกิดอาการแขนขาแข็งเกร็ง และมีอาการเกร็งกระตุกอย่างต่อเนื่อง ภายในไม่กี่วันหลังคลอด
ผู้สูงอายุ หรือผู้ที่มีภูมิคุ้มกันบางส่วน อาจเป็นโรคบาดทะยักเฉพาะที่ (Localized tetanus) ซึ่งอาการแข็งเกร็งจะยังคงอยู่ใกล้กับบริเวณบาดแผล แม้ในกรณีเหล่านี้ การลุกลามไปสู่โรคบาดทะยักแบบทั่วร่างกาย ก็สามารถเกิดขึ้นได้ คุณควรให้ความสำคัญกับอาการกล้ามเนื้อแข็งเกร็ง หรือการเกร็งกระตุกที่ไม่ทราบสาเหตุอย่างจริงจัง โดยไม่คำนึงถึงอายุ หรือประวัติการฉีดวัคซีน
ทำความเข้าใจสาเหตุของโรคบาดทะยัก
โรคบาดทะยัก เกิดขึ้นเมื่อสปอร์ของเชื้อ Clostridium tetani เข้าสู่ร่างกายผ่านทางบาดแผล และปล่อยสารพิษต่อระบบประสาท (neurotoxin) ที่รุนแรง ซึ่งจะขัดขวางการควบคุมกล้ามเนื้อตามปกติ แบคทีเรียชนิดนี้ เจริญเติบโตได้ดี ในสภาพแวดล้อมที่มีออกซิเจนต่ำ เช่น บาดแผลเจาะลึก และความเสี่ยงในการติดเชื้อจะเพิ่มขึ้น หากการฉีดวัคซีน หรือการดูแลรักษาแผลไม่เพียงพอ

เชื้อ Clostridium Tetani และแบคทีเรียก่อโรคบาดทะยัก
Clostridium tetani เป็นแบคทีเรียชนิดไม่ใช้ออกซิเจนที่สร้างสปอร์ได้ พบได้ในดิน ฝุ่น และมูลสัตว์ สปอร์ของมัน มีความทนทานสูงต่อความร้อน และน้ำยาฆ่าเชื้อ ทำให้สามารถมีชีวิตอยู่ในสิ่งแวดล้อมได้นานหลายปี
เมื่อสปอร์เหล่านี้ เข้าสู่เนื้อเยื่อที่เสียหาย พวกมันสามารถงอก และขยายพันธุ์ได้ภายใต้สภาวะที่มีออกซิเจนต่ำ ตัวแบคทีเรียจะยังคงอยู่เฉพาะที่บริเวณบาดแผล แต่จะปล่อยสารพิษบาดทะยัก (tetanus toxin) ซึ่งแพร่กระจายไปตามระบบประสาท
เนื่องจากเชื้อ C. tetani ไม่สามารถเติบโตในเนื้อเยื่อปกติที่มีออกซิเจนสมบูรณ์ได้ บาดแผลลึก หรือแผลที่มีเนื้อตาย (necrotic wounds) จึงเป็นสภาวะที่เหมาะสมที่สุด สำหรับการเติบโตของแบคทีเรีย แม้แต่การบาดเจ็บเพียงเล็กน้อย ก็อาจก่อให้เกิดความเสี่ยงได้ หากปนเปื้อนดิน หรือปุ๋ยคอกที่มีสปอร์
สารพิษบาดทะยัก ส่งผลต่อร่างกายอย่างไร
สารพิษบาดทะยัก (Tetanospasmin) เป็นสาเหตุหลักของอาการโรค หลังจากถูกสร้างขึ้นที่บริเวณติดเชื้อ สารพิษจะจับกับปลายประสาท และเดินทางไปตามเส้นประสาท เข้าสู่ไขสันหลัง และก้านสมอง
เมื่อเข้าสู่ระบบประสาท สารพิษจะยับยั้งการหลั่งสารสื่อประสาทชนิดยับยั้ง (inhibitory neurotransmitters) เช่น กรดแกมมา-อะมิโนบิวทิริก (GABA) และไกลซีน (Glycine) การสูญเสียการยับยั้งนี้ นำไปสู่การหดตัวของกล้ามเนื้ออย่างต่อเนื่อง อาการแข็งเกร็ง และการชักกระตุก
เนื่องจากสารพิษจับตัวแบบถาวร (irreversibly) การฟื้นตัวจึงต้องอาศัยการสร้างปลายประสาทขึ้นใหม่ กระบวนการนี้ อธิบายว่า ทำไมอาการถึงยังคงอยู่ได้นานหลายสัปดาห์ แม้ว่าจะเริ่มการรักษาแล้วก็ตาม
แหล่งที่มาในสิ่งแวดล้อม และการแพร่เชื้อ
สปอร์ของ Clostridium tetani แพร่หลายในดิน ฝุ่น และของเสียจากสัตว์ โดยเฉพาะในพื้นที่เกษตรกรรม เชื้อเข้าสู่ร่างกายผ่านรอยบาด แผลเจาะลึก แผลไฟไหม้ หรือการบาดเจ็บจากการผ่าตัด
โรคบาดทะยัก แตกต่างจากโรคติดเชื้อหลายชนิด ตรงที่ไม่แพร่จากคนสู่คน การติดเชื้อมีต้นกำเนิดจากการปนเปื้อนในสิ่งแวดล้อมเสมอ
สถานการณ์ความเสี่ยงทั่วไป ได้แก่
- การเหยียบตะปู หรือของมีคม
- การใช้เครื่องมือที่ไม่ผ่านการฆ่าเชื้อในหัตถการทางการแพทย์ หรือทันตกรรม
- การดูแลสายสะดือที่ปนเปื้อนเชื้อในทารกแรกเกิด
- การใช้ยาเสพติดชนิดฉีดเข้าเส้นเลือด ด้วยอุปกรณ์ที่ไม่สะอาด
การทำความสะอาดแผลอย่างถูกวิธี และการฉีดวัคซีน เป็นสิ่งสำคัญ ในการป้องกันการงอกของสปอร์ และการสร้างสารพิษ
ปัจจัยเสี่ยงต่อการติดเชื้อ
คุณมีความเสี่ยงต่อโรคบาดทะยักสูงขึ้น หากสถานะการฉีดวัคซีนของคุณไม่ครบถ้วน หรือไม่เป็นปัจจุบัน ภูมิคุ้มกันจากวัคซีนบาดทะยัก จะลดลงตามกาลเวลา ทำให้จำเป็นต้องฉีดวัคซีนกระตุ้นทุกๆ สิบปี
ปัจจัยเสี่ยงอื่นๆ ได้แก่ แผลลึก หรือแผลสกปรก การถูกสัตว์กัด และการสัมผัสกับดิน หรือปุ๋ยคอกที่ปนเปื้อน ผู้ที่ฉีดยาเสพติด หรืออาศัยอยู่ในพื้นที่ ที่มีการเข้าถึงการรักษาพยาบาลจำกัด จะเผชิญกับอันตรายที่เพิ่มขึ้น
โรคบาดทะยักในทารกแรกเกิด ยังคงเป็นเรื่องน่ากังวลในภูมิภาค ที่มีการคลอดบุตรในสภาวะที่ไม่ถูกสุขลักษณะ การรับรองวิธีการทำคลอดที่ปลอดเชื้อ และการฉีดวัคซีนให้มารดา จะช่วยปกป้อง ทั้งแม่ และเด็กจากการติดเชื้อ
วิธีที่โรคบาดทะยักแพร่กระจาย : บาดแผล และการบาดเจ็บที่มีความเสี่ยงสูง
สปอร์ของโรคบาดทะยัก เข้าสู่ร่างกายของคุณ เมื่อแบคทีเรีย Clostridium tetani ปนเปื้อนในผิวหนังที่มีแผล ความเสี่ยงสูงสุด มาจากบาดแผลที่สร้างสภาวะที่มีออกซิเจนต่ำ ซึ่งแบคทีเรีย สามารถเพิ่มจำนวน และปล่อยสารพิษออกมาได้ การบาดเจ็บที่เกี่ยวข้องกับสิ่งสกปรก สนิม หรือเนื้อเยื่อที่ตายแล้ว จำเป็นต้องได้รับการทำความสะอาดอย่างทันท่วงที และระมัดระวัง เพื่อลดความเสี่ยงในการติดเชื้อ

บาดแผลถูกแทง และแผลบาดลึก
บาดแผลถูกแทง และแผลบาดลึก ทำให้เกิดพื้นที่แคบ และปิดทึบ ซึ่งจำกัดการไหลเวียนของออกซิเจน สภาพแวดล้อมนี้ เอื้อให้สปอร์ของ C. tetani จากดิน ฝุ่น หรือพื้นผิวโลหะ งอก และเจริญเติบโตได้ ตัวอย่างที่พบบ่อย ได้แก่ การบาดเจ็บจากตะปู เศษไม้ เข็ม หรือเครื่องมือมีคม
แม้แต่แผลเจาะขนาดเล็ก ก็อาจเป็นอันตรายได้ หากไม่ทำความสะอาดอย่างถูกวิธี แบคทีเรียสามารถติดค้างอยู่ลึกภายในเนื้อเยื่อ ซึ่งการทำความสะอาดพื้นผิวตามปกติ อาจเข้าไปไม่ถึง
ขั้นตอนสำคัญในการลดความเสี่ยง
- ล้างแผลให้ทั่วถึง ด้วยน้ำสะอาด
- กำจัดเศษสิ่งสกปรก หรือสิ่งแปลกปลอมที่มองเห็นได้ออก
- เข้ารับการรักษาทางการแพทย์ เพื่อรับวัคซีนบาดทะยัก หรือ Tetanus Immune Globulin (TIG) หากสถานะภูมิคุ้มกันของคุณไม่แน่นอน
คุณไม่ควรคิดเอาเองว่า บาดแผลนั้นเล็กน้อยเกินกว่าจะกังวล แผลเจาะลึก หรือสกปรก สามารถนำไปสู่การติดเชื้อได้ แม้จะมีเลือดออกเพียงเล็กน้อยก็ตาม
แผลถูกสัตว์กัด และบาดแผลที่ปนเปื้อน
แผลถูกสัตว์กัด สามารถนำสปอร์ของ C. tetani เข้าสู่ร่างกายผ่านทางน้ำลาย หรือการปนเปื้อนจากสิ่งแวดล้อม แผลกัดจากสุนัข แมว หรือสัตว์ป่า มักเกี่ยวข้องกับเนื้อเยื่อที่ถูกบดขยี้ หรือฉีกขาด ซึ่งเพิ่มความเสี่ยงต่อการติดเชื้อ แผลถูกมนุษย์กัด ก็สามารถนำพาแบคทีเรีย ที่ทำให้การปนเปื้อนของแผลแย่ลงได้เช่นกัน
บาดแผลที่ปนเปื้อน รวมถึงบาดแผลที่สัมผัสกับดิน อุจจาระ หรือน้ำลาย โดยเฉพาะอย่างยิ่ง เมื่อเกราะป้องกันผิวหนังถูกทำลาย บาดแผลเหล่านี้ ควรได้รับการทำความสะอาดทันที และประเมิน เพื่อป้องกันโรคบาดทะยัก
การปฏิบัติที่สำคัญ
- ล้างแผล ด้วยสบู่ และน้ำไหลผ่าน เป็นเวลาหลายนาที
- ห้ามเลือด ด้วยการกดเบาๆ
- ติดต่อผู้ให้บริการด้านการดูแลสุขภาพ เพื่อประเมินความจำเป็นในการฉีดวัคซีน หรือ TIG
การดูแลอย่างทันท่วงที ช่วยป้องกัน ทั้งโรคบาดทะยัก และการติดเชื้อทุติยภูมิจากแบคทีเรียชนิดอื่น ที่มีอยู่ในรอยกัด
บาดแผล และสถานการณ์ที่มีความเสี่ยงสูง
บาดแผลที่มีความเสี่ยงสูง ได้แก่ แผลไฟไหม้ แผลบดอัด กระดูกหักแบบเปิด แผลหิมะกัด และเนื้อเยื่อที่ตาย หรือเน่าเสีย (necrotic or gangrenous tissue) การบาดเจ็บเหล่านี้ มักประกอบด้วยเนื้อเยื่อที่ไม่มีชีวิต ซึ่งสนับสนุนการเจริญเติบโตของแบคทีเรีย
คุณเผชิญกับความเสี่ยงที่สูงขึ้น หากบาดแผลของคุณเกี่ยวข้องกับดิน ปุ๋ยคอก หรือสิ่งแปลกปลอม สภาพแวดล้อมการทำงานด้านการเกษตร การก่อสร้าง และกลางแจ้ง จะเพิ่มการสัมผัสกับสปอร์ของ C. tetani
ตัวอย่างสถานการณ์ที่มีความเสี่ยงสูง
| ประเภทของบาดแผล : แผลไฟไหม้ หรือแผลจากการถูกบดขยี้ | |
|---|---|
| ปัจจัยเสี่ยงที่เพิ่มขึ้น | เนื้อเยื่อเสียหาย และขาดออกซิเจนไปเลี้ยง |
| ประเภทของบาดแผล : กระดูกหักแบบเปิด | |
|---|---|
| ปัจจัยเสี่ยงที่เพิ่มขึ้น | กระดูกโผล่ และเนื้อเยื่อส่วนลึกเปิดออก |
| ประเภทของบาดแผล : แผลหิมะกัดหรือเนื้อตาย | |
|---|---|
| ปัจจัยเสี่ยงที่เพิ่มขึ้น | เนื้อตายซึ่งเอื้อต่อการเจริญเติบโตของแบคทีเรีย |
หากคุณไม่ได้รับวัคซีนบาดทะยักเข็มกระตุ้น ภายใน 5 ปีที่ผ่านมา ควรเข้ารับการประเมินทางการแพทย์ หลังจากได้รับบาดเจ็บที่มีความเสี่ยงสูง การทำความสะอาดบาดแผลทันที และการฉีดวัคซีนอย่างทันท่วงที ยังคงเป็นวิธีที่มีประสิทธิภาพที่สุด ในการป้องกันโรคบาดทะยัก
กลยุทธ์การป้องกันโรคบาดทะยัก
การป้องกันโรคบาดทะยัก ขึ้นอยู่กับการคงสถานะการฉีดวัคซีนให้เป็นปัจจุบัน การได้รับวัคซีนเข็มกระตุ้นตามกำหนดเวลา และการจัดการบาดแผลอย่างถูกต้อง เพื่อปิดกั้นการเข้าสู่ร่างกายของเชื้อแบคทีเรีย แต่ละขั้นตอนทำงานร่วมกัน เพื่อหยุดยั้งไม่ให้เชื้อ Clostridium tetani ผลิตสารพิษที่เป็นอันตรายในร่างกายของคุณ

การฉีดวัคซีน และการสร้างภูมิคุ้มกันโรคบาดทะยัก
คุณสามารถป้องกันโรคบาดทะยักได้ ผ่านการสร้างภูมิคุ้มกันตามปกติ ด้วยวัคซีนที่มีส่วนประกอบของท็อกซอยด์บาดทะยัก (tetanus toxoid) ตัวเลือกที่พบบ่อยที่สุด คือ วัคซีน DTaP, Tdap และ Td ซึ่งรวมการป้องกันโรคคอตีบ และไอกรนไว้ด้วย
โดยปกติ เด็กจะได้รับวัคซีน DTaP ชุด 5 เข็มเริ่มตั้งแต่วัยทารก ผู้ใหญ่ที่ได้รับวัคซีนชุดนี้ ครบถ้วนแล้ว ควรคงการป้องกันอย่างต่อเนื่อง ด้วยการฉีดวัคซีนเข็มกระตุ้นทุกๆ 10 ปี
วัคซีนบาดทะยัก จะกระตุ้นระบบภูมิคุ้มกันของคุณ ให้สร้างแอนติบอดีต่อต้านสารพิษ ไม่ใช่ต่อต้านตัวแบคทีเรีย เนื่องจากการติดเชื้อตามธรรมชาติ ไม่สามารถสร้างภูมิคุ้มกันที่ยั่งยืนได้ การฉีดวัคซีน จึงเป็นวิธีเดียว ที่รับประกันการป้องกันที่เชื่อถือได้
ผู้ให้บริการด้านสุขภาพ ปฏิบัติตามตารางการสร้างเสริมภูมิคุ้มกันแห่งชาติ เช่น ตารางที่แนะนำโดยศูนย์ควบคุม และป้องกันโรค (CDC) และองค์การอนามัยโลก (WHO) การรักษาสถานะการฉีดวัคซีนให้เป็นปัจจุบัน ตามตารางเหล่านี้ ช่วยรักษาภูมิคุ้มกันระดับชุมชน และป้องกันการระบาด โดยเฉพาะในพื้นที่ ที่การบาดเจ็บเกิดบาดแผล เป็นเรื่องที่พบได้บ่อย
วัคซีนเข็มกระตุ้น และภูมิคุ้มกันโรคบาดทะยัก
ภูมิคุ้มกันโรคบาดทะยักของคุณ จะอ่อนลงตามกาลเวลา ทำให้วัคซีนเข็มกระตุ้นเป็นสิ่งจำเป็น ผู้ใหญ่ควรได้รับวัคซีนกระตุ้น Td หรือ Tdap ทุกๆ 10 ปี หรือเร็วกว่านั้น หากได้รับบาดเจ็บในบางลักษณะ
หากคุณมีบาดแผล และได้รับการฉีดวัคซีนบาดทะยักครั้งสุดท้าย มานานกว่า 5 ปี ผู้ให้บริการด้านสุขภาพ อาจแนะนำให้ฉีดเข็มกระตุ้นทันที การตอบสนองที่รวดเร็วนี้ ช่วยให้ระบบภูมิคุ้มกันของคุณผลิตแอนติบอดี เพื่อป้องกันก่อนที่สารพิษจะออกฤทธิ์
อาจมีการให้ Tetanus immune globulin (TIG) สำหรับผู้ที่มีบาดแผลที่มีความเสี่ยงสูงในผู้ที่ไม่เคยได้รับวัคซีน มีประวัติการฉีดวัคซีนไม่ชัดเจน หรือมีระบบภูมิคุ้มกันอ่อนแอ TIG จะให้การป้องกันแบบชั่วคราว (passive protection) โดยการทำลายฤทธิ์ของสารพิษที่ไหลเวียนอยู่ในร่างกาย
การเก็บรักษาบันทึกการฉีดวัคซีนให้เป็นปัจจุบัน ช่วยให้ตัดสินใจได้อย่างทันท่วงที หลังจากได้รับบาดเจ็บ คุณสามารถจัดเก็บข้อมูลนี้ ในรูปแบบดิจิทัล หรือในสมุดพกประจำตัวผู้รับวัคซีน เพื่อใช้อ้างอิงได้อย่างรวดเร็ว เมื่อไปพบแพทย์
แนวปฏิบัติในการดูแลบาดแผลที่เหมาะสม
การดูแลบาดแผลที่ดี มีความสำคัญอย่างยิ่ง ในการป้องกันไม่ให้สปอร์ของ C. tetani เข้าสู่ร่างกาย และขยายจำนวนในเนื้อเยื่อที่เสียหาย ให้ทำความสะอาดบาดแผลทันที ด้วยสบู่และน้ำ และกำจัดสิ่งสกปรก หรือสิ่งแปลกปลอมออก
สำหรับแผลสกปรก หรือแผลขนาดใหญ่—เช่น แผลถูกแทงลึก แผลบดอัด หรือแผลไฟไหม้—ให้เข้ารับการประเมินทางการแพทย์ เพื่อพิจารณาการป้องกันโรคบาดทะยัก บาดแผลเหล่านี้ สร้างสภาพแวดล้อมที่มีออกซิเจนต่ำ ซึ่งแบคทีเรียชนิดนี้ สามารถเจริญเติบโตได้ดี
ผู้ให้บริการด้านสุขภาพ อาจทำการตัดแต่งเนื้อเยื่อที่ตายแล้วออก (debride) เพื่อลดการเจริญเติบโตของแบคทีเรีย อย่างไรก็ตาม ไม่แนะนำให้ใช้ยาปฏิชีวนะเพียงอย่างเดียว เพื่อป้องกันโรคบาดทะยัก แต่ควรเน้นที่การทำความสะอาด ที่เหมาะสม และการทบทวนประวัติวัคซีนแทน
เฝ้าสังเกตบาดแผล เพื่อหาสัญญาณของการติดเชื้อ เช่น รอยแดง อาการบวม หรือมีหนอง การรักษาแผลติดเชื้ออย่างทันท่วงที จะช่วยลดความเสี่ยงของภาวะแทรกซ้อน และช่วยให้แผลหายเร็วขึ้น
การรักษา และการตอบสนองต่อภาวะฉุกเฉิน
การรักษาที่ทันท่วงที ช่วยลดความเสี่ยงของภาวะแทรกซ้อนรุนแรง และความพิการในระยะยาว คุณจำเป็นต้องได้รับการรักษา ด้วยยาต้านพิษ ควบคู่ไปกับการดูแลแบบประคับประคองในโรงพยาบาล เพื่อทำให้สารพิษหมดฤทธิ์ ควบคุมอาการกล้ามเนื้อเกร็ง และรักษาระบบการหายใจ และการไหลเวียนโลหิต

เทตานัส อิมมูน โกลบุลิน และ TIG
คุณควรได้รับเทตานัส อิมมูน โกลบุลิน (Tetanus immune globulin หรือ TIG) ให้เร็วที่สุดทันที ที่สงสัย หรือได้รับการยืนยันว่า เป็นโรคบาดทะยัก TIG จะช่วยสะเทินฤทธิ์สารพิษที่ยังลอยอยู่ในกระแสเลือด (unbound toxin) แต่ไม่สามารถแก้ไขความเสียหายที่เกิดขึ้นกับเส้นประสาทไปแล้วได้
ขนาดยาที่แนะนำ คือ 500 ยูนิตสากล (IU) โดยฉีดเข้ากล้ามเนื้อ แพทย์บางท่าน อาจเลือกฉีดแบ่งส่วนหนึ่งของยาเข้าไปรอบๆ บาดแผล เพื่อช่วยสะเทินฤทธิ์สารพิษเฉพาะที่ แม้ว่าวิธีการนี้ จะยังมีข้อดีที่ไม่แน่ชัดก็ตาม
หากไม่มี TIG สามารถใช้ อินทราเวนัส อิมมูน โกลบุลิน (IGIV) เป็นทางเลือกทดแทนได้ อย่างไรก็ตาม IGIV ไม่ได้รับการรับรองจากองค์การอาหาร และยา (FDA) สำหรับการรักษาบาดทะยัก และระดับแอนติบอดีในยาแต่ละล็อต อาจแตกต่างกัน
การให้ TIG เป็นการรักษาแบบครั้งเดียว ยานี้ ไม่ได้ให้ภูมิคุ้มกันที่ยั่งยืน ดังนั้น คุณยังจำเป็นต้องได้รับการฉีดวัคซีนบาดทะยัก ในระหว่างการพักฟื้น เพื่อให้แน่ใจว่า จะได้รับการป้องกันในอนาคต
การดูแลในโรงพยาบาล และมาตรการประคับประคอง
โรคบาดทะยัก จำเป็นต้องได้รับการรักษาในโรงพยาบาล โดยมักจะอยู่ในหอผู้ป่วยวิกฤต (ICU) การเฝ้าระวังอย่างต่อเนื่อง จะช่วยจัดการกับปัญหาการหายใจลำบาก อาการกล้ามเนื้อเกร็ง และความไม่คงที่ของระบบประสาทอัตโนมัติ
คุณอาจจำเป็นต้องใส่ท่อช่วยหายใจ (Endotracheal intubation) หรือเจาะคอ (Tracheostomy) หากอาการเกร็งคุกคามทางเดินหายใจ เครื่องช่วยหายใจ จะช่วยสนับสนุนการหายใจ จนกว่าการควบคุมกล้ามเนื้อจะกลับคืนมา
เพื่อควบคุมอาการเกร็ง แพทย์อาจใช้ยาระงับประสาท ยากลุ่มเบนโซไดอะซีพีน (Benzodiazepines) หรือยาคลายกล้ามเนื้อ ยาเหล่านี้ ช่วยลดความเจ็บปวด และป้องกันการหดเกร็งที่เป็นอันตราย
การจัดการบาดแผล ก็เป็นสิ่งจำเป็นเช่นกัน บาดแผลควรได้รับการทำความสะอาดอย่างทั่วถึง ตัดแต่งเนื้อตาย และตรวจสอบการติดเชื้อ การกำจัดเนื้อเยื่อที่ตายแล้ว จะช่วยลดการเจริญเติบโตของแบคทีเรีย และการผลิตสารพิษ
การรักษาด้วยยาปฏิชีวนะ เช่น เมโทรนิดาโซล (Metronidazole) จะช่วยกำจัดเชื้อแบคทีเรีย Clostridium tetani การดูแลบาดแผลที่เหมาะสม และการใช้ยาปฏิชีวนะ เป็นส่วนเสริมของการใช้ TIG แต่ไม่ได้มาทดแทนกัน
การจัดการภาวะแทรกซ้อน
ภาวะแทรกซ้อน เกิดขึ้นจากอาการกล้ามเนื้อเกร็งเป็นเวลานาน การอุดกั้นทางเดินหายใจ หรือความดันโลหิตที่ไม่คงที่ คุณอาจประสบภาวะระบบหายใจล้มเหลว กระดูกหัก หรือภาวะหัวใจเต้นผิดจังหวะ หากไม่ได้รับการควบคุมอย่างรวดเร็ว
ทีมแพทย์ จะเฝ้าระวังอัตราการเต้นของหัวใจ ระดับออกซิเจน และความดันโลหิตของคุณอย่างต่อเนื่อง ยาที่ช่วยปรับสมดุลระบบประสาทอัตโนมัติ อาจถูกนำมาใช้ เมื่อเกิดความผันผวนอย่างรุนแรง
การฟื้นตัว อาจใช้เวลาหลายสัปดาห์ ถึงหลายเดือน ขึ้นอยู่กับความรุนแรงของโรค ในช่วงเวลานี้ คุณอาจต้องการการสนับสนุนทางโภชนาการ กายภาพบำบัด และการฉีดวัคซีน เพื่อฟื้นฟูความแข็งแรง และป้องกันการกลับมาเป็นซ้ำ
แม้ภายหลังการรักษา การนัดติดตามอาการ จะช่วยให้มั่นใจว่า การทำงานของกล้ามเนื้อกลับคืนมา และการฉีดวัคซีนยังคงเป็นไปตามกำหนดการ
ข้อควรพิจารณาพิเศษ และผลกระทบในระดับโลก
โรคบาดทะยัก ยังคงส่งผลกระทบต่อประชากรกลุ่มเปราะบาง แม้จะมีวัคซีนที่มีประสิทธิภาพ ความคงอยู่ของโรคนี้ มักเกิดจากช่องว่างในการสร้างภูมิคุ้มกันในมารดา การเข้าถึงบริการสุขภาพที่จำกัด และความเข้าใจผิด เกี่ยวกับภูมิคุ้มกันหลังการติดเชื้อ การทำความเข้าใจปัจจัยเหล่านี้ ช่วยให้คุณตระหนักถึงจุดที่ความพยายามในการป้องกัน มีความสำคัญที่สุด

โรคบาดทะยักในทารกแรกเกิด และการสร้างภูมิคุ้มกันในมารดา
โรคบาดทะยักในทารกแรกเกิด เกิดขึ้นเมื่อสปอร์ของเชื้อ Clostridium tetani ติดเชื้อที่ตอสายสะดือของทารกแรกเกิด ซึ่งมักเกิดจากการทำคลอด หรือการดูแลสายสะดือที่ไม่สะอาด ภาวะนี้ ทำให้เกิดอาการกล้ามเนื้อเกร็งกระตุกอย่างรุนแรง และปัญหาในการดูดนมภายในไม่กี่วันหลังคลอด หากไม่ได้รับการรักษาอย่างทันท่วงที มักจะถึงแก่ชีวิต
คุณสามารถช่วยป้องกันโรคบาดทะยักในทารกแรกเกิดได้ โดยการรับรองว่ามารดาได้รับการสร้างภูมิคุ้มกัน วัคซีนที่มีส่วนประกอบของทอกซอยด์บาดทะยัก (TTCV) ที่ได้รับระหว่างตั้งครรภ์จะปกป้อง ทั้งแม่ และเด็ก แอนติบอดีจะผ่านทางรก ให้การปกป้องตั้งแต่เนิ่นๆ ก่อนที่ทารกจะเริ่มรับวัคซีนตามตารางปกติ
ในหลายภูมิภาค การรณรงค์ฉีดวัคซีนในมารดา ได้ลดจำนวนผู้เสียชีวิตลงอย่างมาก ตัวอย่างเช่น การเสียชีวิตจากโรคบาดทะยักในทารกแรกเกิดทั่วโลกลดลงมากกว่า 90% ตั้งแต่ปลายทศวรรษที่ 1980 เนื่องจากการครอบคลุมของวัคซีน TTCV ที่ขยายตัว การฝากครรภ์อย่างสม่ำเสมอ ยังคงเป็นกุญแจสำคัญ ในการรักษาความก้าวหน้านี้ และป้องกันการกลับมาระบาดซ้ำ
| กลุ่มเป้าหมาย : หญิงวัยเจริญพันธุ์ | |
|---|---|
| จำนวนเข็มวัคซีน TTCV ที่แนะนำ | 2 เข็มขึ้นไป |
| ช่วงเวลา | ก่อน หรือระหว่างตั้งครรภ์ |
| กลุ่มเป้าหมาย : ทารก | |
|---|---|
| จำนวนเข็มวัคซีน TTCV ที่แนะนำ | 3 เข็มหลัก + 3 เข็มกระตุ้น |
| ช่วงเวลา | ตั้งแต่แรกเกิดจนถึงวัยรุ่น |
การติดเชื้อซ้ำ และการป้องกันตลอดชีวิต
การหายป่วยจากโรคบาดทะยัก ไม่ได้ทำให้คุณมีภูมิคุ้มกันตามธรรมชาติ สารพิษที่ทำให้เกิดอาการ ไม่ได้กระตุ้นความจำของระบบภูมิคุ้มกันในระยะยาว ดังนั้น การติดเชื้อซ้ำ จึงสามารถเกิดขึ้นได้ หากคุณยังไม่ได้รับการฉีดวัคซีน
เพื่อให้ยังคงได้รับการปกป้อง คุณจำเป็นต้องได้รับวัคซีนครบตามกำหนด องค์การอนามัยโลก (WHO) แนะนำให้ฉีดวัคซีนป้องกันบาดทะยัก (TTCV) ทั้งหมด 6 เข็ม : 3 เข็มแรก เริ่มต้นเมื่ออายุ 6 สัปดาห์ และวัคซีนกระตุ้น 3 เข็มในช่วงวัยรุ่น ผู้ใหญ่ควรได้รับวัคซีนกระตุ้นทุกๆ 10 ปี เพื่อรักษาระดับภูมิคุ้มกัน
หากคุณเคยเป็นโรคบาดทะยักมาก่อน คุณก็ยังจำเป็นต้องฉีดวัคซีน ขั้นตอนนี้ ช่วยให้มั่นใจได้ว่า ระบบภูมิคุ้มกันของคุณ สามารถสร้างแอนติบอดีได้อย่างรวดเร็ว หากสัมผัสเชื้ออีกครั้ง การเก็บประวัติการฉีดวัคซีนให้เป็นปัจจุบัน เป็นส่วนสำคัญของการป้องกันตลอดชีวิต
โรคบาดทะยักในพื้นที่ ที่มีทรัพยากรจำกัด
โรคบาดทะยัก ยังคงเป็นความท้าทายด้านสาธารณสุข ในพื้นที่ ที่มีการเข้าถึงบริการสุขภาพจำกัด อัตราการสร้างภูมิคุ้มกันต่ำ และการทำคลอดที่ไม่ปลอดภัย ชุมชนในชนบทมีความเสี่ยงเป็นพิเศษ เนื่องจากเครื่องมือที่ไม่ผ่านการฆ่าเชื้อ และการขาดแคลนผู้ทำคลอดที่ผ่านการฝึกอบรม
ในบริบทเหล่านี้ โครงการกำจัดโรคบาดทะยักในมารดา และทารกแรกเกิด (MNTE) มุ่งเน้นไปที่การทำคลอดที่สะอาด การดูแลสายสะดือ และการขยายบริการฉีดวัคซีน เจ้าหน้าที่สาธารณสุข มักดำเนินการรณรงค์ลงพื้นที่ฉีดวัคซีนตามบ้าน และส่งเสริมสภาพแวดล้อมการคลอดที่ปลอดภัย
แม้จะมีความก้าวหน้าครั้งใหญ่ แต่หลายประเทศ ยังไม่สามารถบรรลุสถานะ MNTE ได้ การลงทุนอย่างต่อเนื่อง ในโครงการฉีดวัคซีน การเฝ้าระวังที่เชื่อถือได้ และสุขศึกษาในชุมชน เป็นสิ่งสำคัญ ที่จะป้องกันไม่ให้โรคบาดทะยัก กลับมาระบาดในพื้นที่ ที่ถูกกำจัดไปแล้ว

โปรแกรมวัคซีน
สำรวจโปรแกรมการฉีดวัคซีนของเรา ที่ออกแบบมา เพื่อความต้องการด้านสุขภาพโดยเฉพาะของคุณ